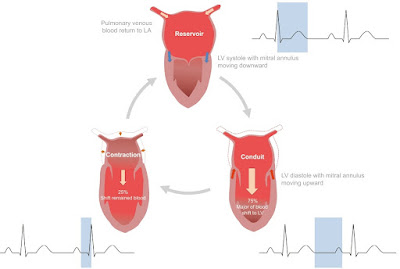
La obesidad es un importante factor de riesgo para el desarrollo de agrandamiento auricular izquierdo (AI) y el deterioro dinámico en todas las funciones mecánicas fásicas de la AI, condición que precede y predispone a la disfunción diastólica VI y aparición de IC con Fey preservada (HFpEF).
La prevalencia de sobrepeso y obesidad en
pacientes con IC puede alcanzar el 80 % de los casos. Actualmente el aumento de
la incidencia de IC ocurre principalmente por aumento de la HFpEF siendo menor en
IC con Fey reducida y con mala calidad de vida en ambos grupos y con un aumento
global que se produce a expensas de la epidemia de diabetes y obesidad. El
diagnóstico de HFpEF es multidisciplinario y desafiante por su heterogeneidad
etiológica, su fisiopatología, las comorbilidades y presencia de simuladores.
Obtener el strain de AI (LAsR) en pacientes
obesos adiciona valor al identificar tempranamente disfunción auricular e IC.
Aunque LAsR contribuye en la población de pacientes obesos, existen múltiples desafíos
significativos relacionados con la metodología de adquisición de imágenes de la
AI: posicionamiento del paciente y la configuración del equipo-, calidad de la
imagen, la precisión de la medición del strain, la influencia de factores
fisiológicos y limitaciones del equipo (software con valores de referencia de
cada marca).
En contexto de lograr un ajuste
ecocardiográfico óptimo para el tamaño corporal, especialmente en pacientes
obesos (obesidad IMC > 30 Kg/m2; obesidad mórbida > 40 Kg/m2),
se debate la importancia de efectuar la indexación basada en la altura para la
evaluación del volumen AI que resultaría más preciso que la indexación basada
en la superficie corporal. Existe evidencia que al indexar el volumen AI por la
altura2 se mantiene una mejor proporcionalidad (escalamiento
allométrico que evita sobrecorreción) para el tamaño corporal comparado con la
indexación por superficie corporal. (Aga Y y cols. IJCI) (Singh M y cols. JAHA) (Jeyaprakash P y cols. JASE).
Basha y cols. proponen un algorritmo para diagnóstico
de HFpEF en obesos utilizando LAsR con un valor de corte ≥ o < 18% tanto en
pacientes con ritmo sinusal, fibrilación auricular o hipertensión pulmonar.
Algoritmo para evaluación de disfunción diastólica en obesos
(IMC > 30kg/m2)
(Basha
y cols. Diagnosing Heart Failure)